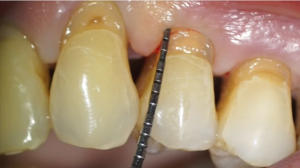
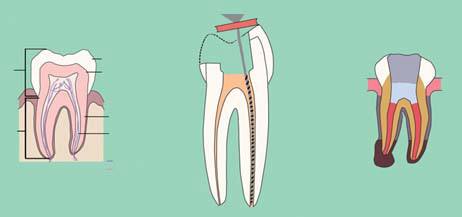
I denti diventano sensibili quando lo strato sottostante dei denti – la dentina – si espone a seguito di una recessione del tessuto gengivale (la coperta protettiva che ricopre le radici dei denti). Le radici, che non sono coperte dallo smalto duro, contengono migliaia di minuscoli tubuli che portano al centro nervoso del dente (la polpa). Questi tubuli dentinali consentono agli stimoli – per esempio, il cibo caldo, freddo, o dolce – di raggiungere le terminazioni nervose all’interno del dente, la stimolazione delle quali provoca il dolore che sentiamo.
Vi sono molti fattori che possono portare a denti sensibili, tra cui.
●Spazzolare troppo forte. Nel corso del tempo, spazzolare troppo forte o usando uno spazzolino a setole dure può logorare lo smalto ed esporre la dentina. Può anche causare recessione gengivale (il tessuto gengivale si allontana dai denti).
●Carie vicino alla linea gengivale.
●Recessione gengivale. Quando le gengive si allontanano dal dente a causa di condizioni come la malattia parodontale, la superficie della radice viene esposta.
●Malattie delle gengive (gengiviti). Il tessuto gengivale infiammato e dolorante può causare sensibilità a causa della perdita dei legamenti di sostegno, che espone la superficie della radice che porta direttamente al nervo del dente.
●Fratture dei denti.
●Digrignamento dei denti. Digrignare o stringere i denti può logorare lo smalto ed esporre la dentina sottostante (abfrazione)
●Prodotti sbiancanti per denti. Questi prodotti possono essere i principali responsabili dei denti sensibili.
●Età. La sensibilità dei denti è più alta tra i 25 e i 30 anni.
●Accumulo di placca. La presenza di placca sulle superfici radicolari può causare sensibilità.
●Uso di collutorio. L’uso a lungo termine di alcuni collutori. Alcuni collutori contengono acidi che possono peggiorare la sensibilità dei denti se si è esposta la dentina (lo strato intermedio del dente). Gli acidi possono ulteriormente danneggiare lo strato di dentina del dente.
●Alimenti acidi. Il consumo regolare di alimenti con un alto contenuto di acidi, come agrumi, pomodori, sottaceti, e tè, può causare l’erosione dello smalto.
●Procedure dentali di routine. La sensibilità può verificarsi dopo la pulizia dei denti, la levigatura radicolare, il posizionamento di una corona, e il restauro di un dente. La sensibilità causata da procedure dentali è temporanea, di solito scompare in 4-6 settimane (Pulp tester).
Cause post-chirurgia parodontale
●Traumi gengivali
●Protesi incongrue
●Malocclusioni
La causa di questi fastidi è da ricondurre a una esposizione della dentina, cioè uno dei tessuti, assieme a smalto, cemento e polpa che compongono il dente.
In condizioni fisiologiche normali, la dentina è posta al di sotto della gengiva e dello smalto, quest’ultimo, molto più mineralizzato ed esente di terminazioni nervose, affaccia alla cavità orale.
La sensazione dolorosa che si prova tende a far evitare l’esposizione al freddo, a bevande fredde e spesso si allontana anche l’igiene orale della zona, il che è controproducente e può portare a peggiorare la situazione.
Una causa particolare di ipersensibilità può essere una condizione di ipoplasia o ipomineralizzazione dello smalto, la quale si manifesta nei bambini, generalmente dopo l’eruzione della dentatura permanente, quindi dopo i 6 anni di età.
Le cause di questa ipoplasia dello smalto possono essere molteplici, come l’utilizzo di terapie antibiotiche, carenze di vitamina D nella prima infanzia e/o periodi di incubatrice e parti prematuri.
Si riconosce, oltre per via della sensibilità, per il fenomeno del break-down, ovvero il dente, debole, tende a sgretolarsi (prodotti odontoiatrici).